急性感染性心内膜炎的并发症包括瓣膜损害、心力衰竭、栓塞、血管并发症和肾功能不全,这些症状需要紧急医疗干预。
1.瓣膜损害
急性感染性心内膜炎是由细菌或其他微生物引起的瓣膜炎症,这些微生物附着并繁殖在受损的心脏瓣膜上,导致瓣膜结构破坏和功能障碍。心脏瓣膜主要包括主动脉瓣、二尖瓣等,其主要作用是保证血液在心脏收缩时单向流动。当瓣膜受到损害时,会导致心脏泵血功能受到影响,严重时可引起心力衰竭。
2.心力衰竭
由于感染性心内膜炎造成瓣膜损害,使心脏负荷增加,心肌需氧量也相应增加,久而久之可能导致心肌细胞损伤或死亡,进而影响心脏的收缩和舒张功能,引发心力衰竭。
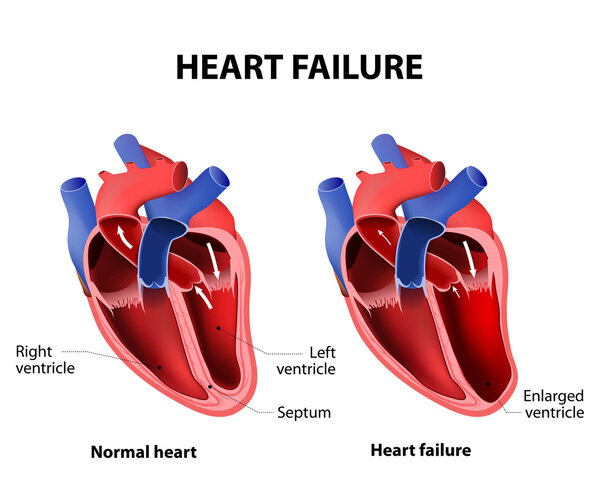
心力衰竭通常发生在心脏的左心室,因为左心室需要将血液泵送到全身各处,而当其功能受损时,就会出现呼吸困难、水肿等症状。
3.栓塞
栓子脱落会随着血液循环到达身体其他部位,如脑部,此时会引起脑组织缺血缺氧,从而形成脑梗死灶。栓塞可能会影响大脑中负责控制运动和感觉的区域,导致偏瘫、失语等症状发生。
4.血管并发症
感染性心内膜炎患者体内存在免疫反应,可能导致微血管炎的发生,进一步加重血管壁的炎症反应和损伤,促进血栓形成,堵塞远端血管。血管并发症可能涉及全身各个部位,包括冠状动脉、肺动脉等,引起胸痛、呼吸困难等症状。
5.肾功能不全
肾功能不全是由于长期瓣膜损害导致肾脏血液供应不足,或者由感染引起的代谢紊乱所致。肾功能不全的症状包括尿量减少、水肿、疲劳、食欲减退等,严重时可导致尿毒症。
针对急性感染性心内膜炎的并发症,建议进行超声心动图、血培养等相关检查以评估瓣膜损害情况以及感染状况。治疗措施可能包括抗生素治疗,如青霉素、头孢菌素类药物,重症情况下可能需要手术干预。患者应避免过度劳累,保持良好的个人卫生习惯,预防感染,同时定期监测病情变化,及时就医。


